Tachycardies
ventriculaires
Il s’agit d’un trouble du rythme plus grave et potentiellement mortel. Le mécanisme de la tachycardie est le plus souvent celui d’un circuit utilisant une zone de cicatrice présente dans le ventricule et générant une « réentrée » électrique. Ce sont donc des arythmies plus fréquentes chez les patients ayant souffert d’une pathologie cardiaque au préalable avec séquelle structurelle au niveau du muscle cardiaque (infarctus du myocarde, myocardite, dysplasie arythmogène du ventricule droit…). Dans certaines pathologies purement « rythmique », ce sont les canaux ioniques cellulaires (responsables de l’électricité cardiaque) qui dysfonctionnent et qui pourront favoriser l’apparition de tachycardie ventriculaire (sans avoir de cicatrice visible lors des différents examens cardiologiques radiologiques mais où l’ECG sera souvent modifié comme par exemple dans les syndromes du QT long).
On peut cependant également être confronté à une tachycardie ventriculaire sans substrat myocardique ni cellulaire et qui sera alors éventuellement générée par un foyer d’automaticité (groupe de cellules qui va déclencher plusieurs activités consécutives spontanément). En l’absence de cicatrice dans le coeur ou de pathologie génétique des canaux ioniques on parlera de tachycardie ventriculaire idiopathique.
Ces arythmies ne sont en général pas tolérées sur le hémodynamique et favoriseront une perte de connaissance ou une décompensation cardiaque, elles peuvent dégénérer en fibrillation ventriculaire (rythme incompatible avec la vie) synonyme de mort subite si elle ne s’interrompt pas rapidement.
Le traitement aigu de la tachycardie ventriculaire sera médicamenteux en cas de bonne tolérance à l’arythmie et sera une cardioversion par choc électrique externe en cas de mauvaise tolérance.
Le traitement chronique sera quant à lui composé de plusieurs volets. Un premier volet sera celui des médicaments anti-arythmiques dont le choix sera établi selon la patholgie cardiaque sous-jacente.
Un second volet sera celui de protéger éventuellement les patients contre le risque de mort subite (si ce risque s’avérait être élevé selon les différentes données cliniques du patient) par l’implantation d’un défibrillateur.
Le troisième volet sera celui d’envisager une prise en charge interventionnelle de l’arythmie lorsqu’il existe une zone cicatricielle responsable de l’arythmie ou lorqu’il y a un foyer qui s’exprime de manière incessante.
Intervention
Explications
le but sera de tenter de créer une ligne de blocage sur le circuit de
réentrée au niveau de la cicatrice ou de brûler le foyer de tachycardie s’il s’agit d’un
foyer doué d’automaticité via une énergie chaude (radiofréquence). Nous introduisons
un cathéter dans le coeur en passant par la veine fémorale droite (accès au ventricule
droit en ligne directe ou au ventricule gauche après ponction transseptale) ou parfois en
passant par l’artère fémorale droite (accès direct vers le ventricule gauche) .
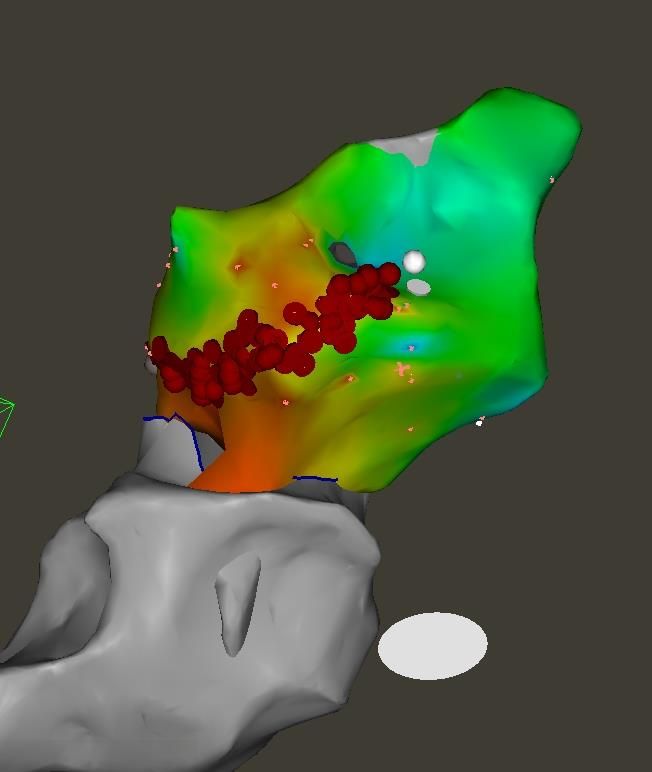
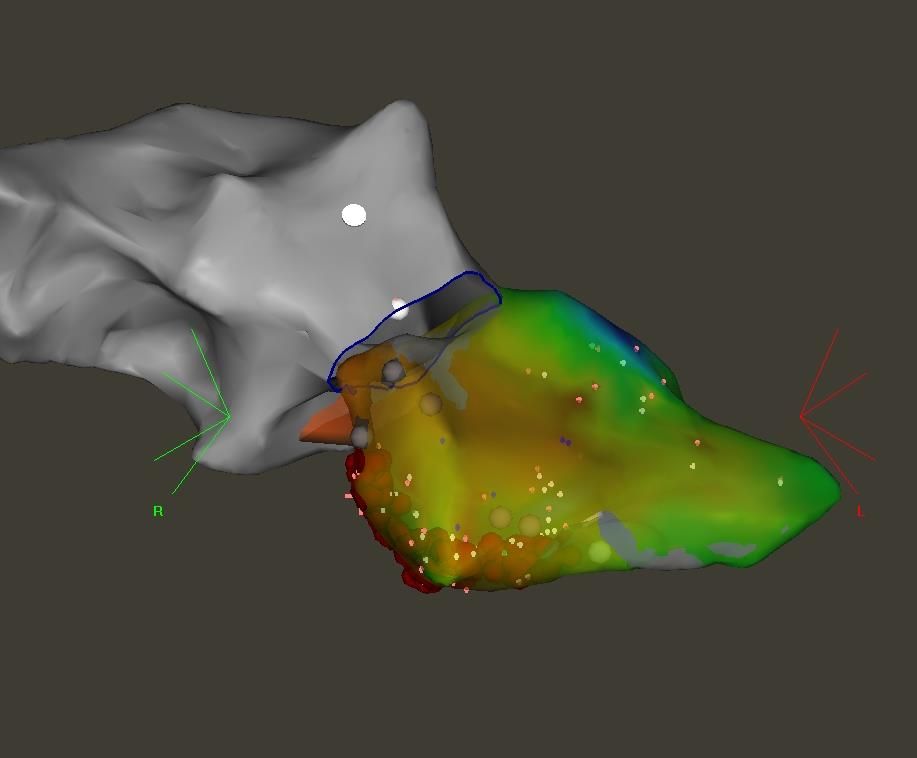
Ce cathéter permet de reconstruire les cavités du coeur en 3 dimensions grâce à un
système de navigation. Nous pourrons ensuite tenter de préciser la zone de cicatrice et
le circuit de réentrée ventriculaire ou, en cas de foyer, le point de départ du foyer. Une
fois la compréhension de l’arythmie complétée, nous pourrons réaliser une cautérisation
adaptée au mécanisme trouvé.
NB : quand le foyer ou le circuit de réentrée est situé sur la partie extérieure du muscle
cardiaque ventriculaire (appelée épicarde), il est parfois judicieux de réaliser une
approche par voie épicardique (on ne passe plus par les vaisseaux mais directement en
ponctionnant l’enveloppe du coeur pour avoir une approche extérieure à celui-ci.
Efficacité
de 60 à 90% selon les mécanismes entrepris et selon la localisation anatomique.
Risque
Hématome au niveau du point de ponction (1%) et épanchement péricardique principalement (<1/1000).
Durée de procédure
2 à 3h